[ad_1]
人生の最期を迎えるのにどんなことが重要か−。みとられる側の親世代(六十七〜八十一歳)と、みとる側の子世代(三十五〜五十九歳)とで、互いの思いに擦れ違いのあることが日本財団が三月にまとめた調査結果から浮かびました。
子は「家族との十分な時間を過ごす」ことが親にとって大切と思っていたけれど、親は「家族の負担にならない」「一人でも最期を迎えられる」ことが重要でした。また、子から見て親には「積極的な医療を続ける」「可能な限り長生きする」「少しでも延命できるようあらゆる医療を受ける」ことが重要と映るのに、親はそれほど望んでいませんでした。
「人生会議」(ACP=アドバンス・ケア・プランニング)では本人の意思が最優先されるべきですが、現実には家族の気持ちや医療・介護職の意見が対立することがあります。本人にとっての「最善」も、立場によって見え方が異なるからです。その折り合いをどう付けるかも課題です。
前回紹介した国立長寿医療研究センター緩和ケア診療部医長の西川満則さんと、「快護(かいご)相談所和(わ)び咲(さ)び」副所長の大城京子さんが開くACP実践講座「ACPiece(エーシーピース)研修会」でも、対立事例を巡り合意形成の仕方を学びます。
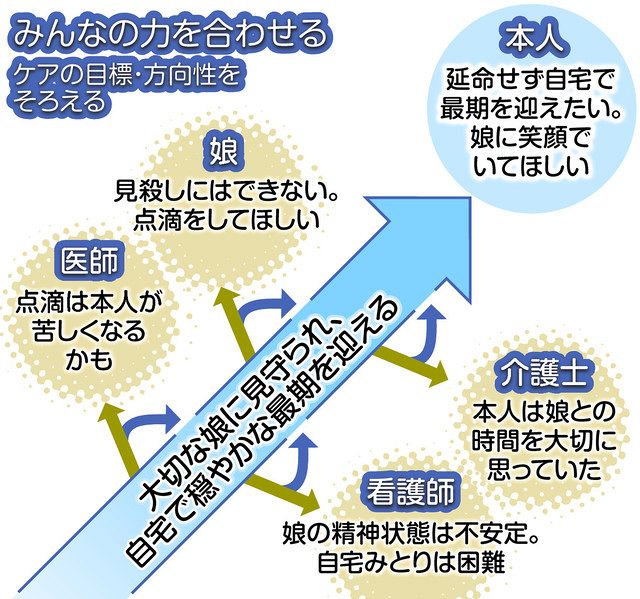
末期がんの八十代女性のケース。本人は延命治療はせず自宅で最期を迎えたいことや、一人娘に笑顔でいてほしいことをACPで共有していた。ところが、娘が「見殺しにできない。点滴をしてほしい」と延命処置を求めるようになったのです。
看護師が「娘の不安定な精神状態では在宅でのみとりは難しい。施設に切り替えては」と提案すると、介護士は「本人は娘との時間を大切に思っていた」と反論。医師は「点滴をすると本人が苦しくなるかもしれない」との意見でした。
「遺(のこ)される家族を正論で責め過ぎず寄り添うことも必要です。あれかこれかの二者択一ではなく、みんなの力を合わせるという発想が重要です」と主任介護支援専門員の大城さん。加えて「ACPでは理屈にまとわり付く感情も大切にすべきだと考えています」。
再考の結果、娘が喜ぶなら、本人は点滴を拒まないだろうと意思を推定。害のない範囲で点滴をして一週間後、穏やかに逝きました。娘は「母の意向とは違ったけれど、何か手だてを講じていると伝えたかった。母は幸せだったと思います」と、お礼を述べました。
西川さんは「医療者は医療上の良いことを患者の生活にとっても良いことだと錯覚することがあります。医療は患者の人生に介入してはいけません」と、ACPでの医療職の独断を戒めます。「医療者はあくまで医療の専門家。本人や家族は人生の専門家として大事なことを話してください」と語ります。 (大西隆)
[ad_2]
Source link